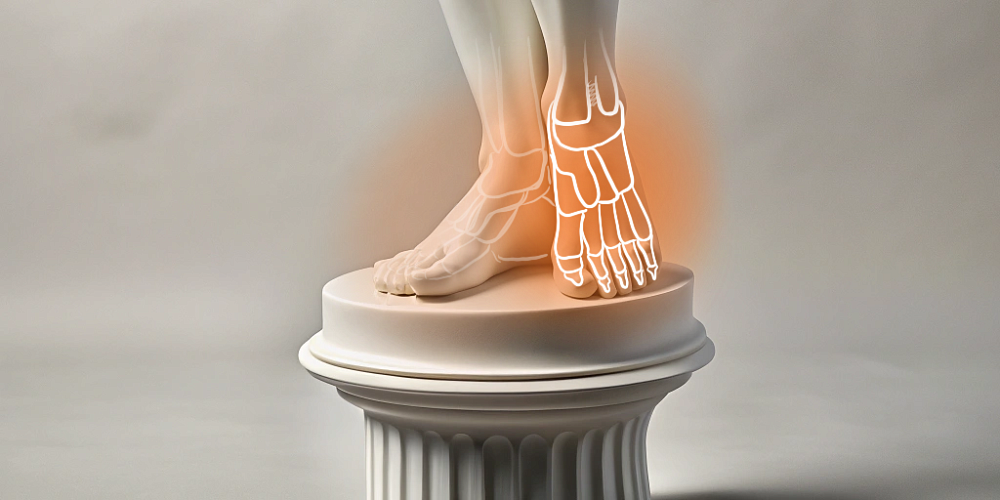
Остеотомия – это обширная группа хирургических вмешательств, суть которых заключается в целенаправленном рассечении кости с последующим приданием ей новой, анатомически правильной формы.
Дословно термин переводится как «разрез кости». Это не просто механическое исправление; это ювелирная работа, направленная на восстановление биомеханики опорно-двигательного аппарата. Проводя подобные манипуляции, хирург не просто выравнивает кость, а перераспределяет нагрузку, создавая условия для естественного восстановления функции. Данный метод нашел широчайшее применение в травматологии и ортопедии, а также в челюстно-лицевой хирургии.
Операция остеотомия позволяет избежать радикальных мер, таких как эндопротезирование сустава, особенно у пациентов молодого возраста. Основная цель вмешательства – устранение деформации, улучшение функции, купирование болевого синдрома.
Методы и виды остеотомии: Высокая точность планирования
Классификация остеотомий обширна, зависит от локализации, техники выполнения и цели. Вмешательство может затрагивать любой отдел скелета: от остеотомии стопы при вальгусной деформации первого пальца (Hallux Valgus) до сложнейшей корригирующей остеотомии костей таза.
По способу выполнения рассечения выделяют:
- Линейные (поперечные, косые).
- Клиновидные (закрывающие, открывающие). Удаление или, наоборот, добавление костного фрагмента для изменения оси.
- Угловые (шевронная, SCARF-остеотомия). Часто применяются при коррекции плюсневой кости.
- Деротационные. Направлены на устранение патологического поворота кости вокруг своей оси.
Почему остеотомия? Преимущества перед альтернативами
Главное преимущество корригирующей остеотомии – сохранение собственных суставов пациента. В отличие от эндопротезирования, которое предполагает установку искусственного имплантата, эта процедура восстанавливает биологическую функцию.
Исследования, включая мета-анализ в «Journal of Orthopaedic Research» (2022), показывают, что после успешной остеотомии коленного сустава по поводу гонартроза у 85% пациентов отпадает необходимость в протезировании в течение последующих 10 лет.
Показания к остеотомии
Перечень патологий, при которых выполняется остеотомия, обширен. Основные показания включают:
- Вальгусная и варусная деформация нижних конечностей («Х-образные», «О-образные» ноги).
- Артрозы (гонартроз, коксартроз) на ранних и средних стадиях. Цель – разгрузить поврежденный участок сустава.
- Hallux Valgus («косточка» на стопе). Здесь применяются остеотомия плюсневой кости и остеотомия пальцев.
- Врожденные, приобретенные деформации костей (например, последствия рахита).
- Неправильный прикус, асимметрия лица (ортогнатическая остеотомия).
- Ложные суставы, неправильно сросшиеся переломы.
Абсолютные и относительные противопоказания
Подготовительный этап: Тщательное планирование – залог успеха
Стандартную рентгенографию в нескольких проекциях.
Компьютерную томографию (КТ) с 3D-моделированием. Это позволяет виртуально провести операцию.
Магнитно-резонансную томографию (МРТ) для оценки состояния хряща и мягких тканей.
Ход остеотомии: От разреза до фиксации
Доступ. Через небольшой разрез кожи и мягких тканей хирург обнажает необходимый участок кости.
Рассечение. С помощью специального инструмента (остеотом, пила) выполняется контролируемое пересечение кости по заранее спланированной линии.
Коррекция. Костные фрагменты перемещаются в правильное положение. Это как собрать пазл, только вы его сначала создали.
Фиксация (остеосинтез). Фрагменты надежно фиксируются с помощью титановых пластин, винтов или спиц. Эта конструкция будет удерживать кость до полного сращения.
Возможные осложнения: Информированность минимизирует риски
Ни одно вмешательство не обходится без потенциальных рисков. Осложнения после остеотомии встречаются редко, но о них нужно знать. Помимо стандартных хирургических рисков (кровотечение, инфекция), возможны специфические:
Несращение (ложный сустав).
Повреждение нервов или сосудов.
Внутрисуставной перелом.
Рецидив деформации.
Современные технологии и тщательное планирование свели вероятность этих событий к минимуму. Например, использование межкортикальной остеотомии (когда рассекается только часть кости по типу «зеленой ветки») значительно ускоряет заживление.
Реабилитация после остеотомии: Долгий путь к полному восстановлению
Полная разгрузка конечности с использованием костылей.
Контроль заживления раны.
Профилактика тромбоэмболических осложнений.
Под контролем врача-реабилитолога начинается дозированная нагрузка.
Подключаются физиотерапия и лечебная физкультура, направленные на восстановление объема движений, а также силы мышц.
Постепенное возвращение к обычной физической активности.
Подготовка к спортивным нагрузкам.
Заключение
Остеотомия – это высокотехнологичный, эффективный метод лечения, позволяющий радикально решить проблемы деформаций костной системы. Сохраняя собственные суставы пациента, он возвращает возможность жить полноценной, активной жизнью без боли. Ключ к успеху – точная диагностика, выбор адекватной хирургической тактики, неукоснительное соблюдение реабилитационной программы.
При наличии тревожных симптомов – боли, деформации, нарушения функции – не откладывайте запись к специалисту. Обратитесь к врачу-ортопеду или травматологу в специализированный медицинский центр Олимп Клиник для проведения детального обследования и определения дальнейшей тактики.
Популярные вопросы об остеотомии
Врачи
Смотреть всех врачейКандидат медицинских наук. Кистевой хирург, врач – травматолог-ортопед, микрохирург. Руководитель Центра хирургии кисти и микрохирургии. Член Межрегиональной Общественной Организации «Общество Кистевых хирургов – Кистевая группа».
Кистевой хирург, врач – травматолог-ортопед, микрохирург.
Сопутствующие направления деятельности
Прием травматолога-ортопеда
Оценка и диагностика заболеваний опорно-двигательного аппарата. Травматолог-ортопед проводит осмотр, оценивает функциональность костно-мышечной системы, назначает необходимые исследования и разрабатывает план лечения или реабилитации.
PRP-терапия при спортивных травмах
Один из эффективных безоперационных методов лечения спортивных травм — PRP-терапия собственной плазмой.
Как нас найти
Написать главному врачу

Как добраться
От станции метро «Белорусская» Замоскворецкой линии — выход 4. После выхода из метро пройдите по пешеходному тоннелю и поднимитесь по лестнице. Двигайтесь в сторону железнодорожных путей, спуститесь по лестнице сразу после них и пройдите вдоль дома, далее поверните направо на ул. 1-я Ямского Поля. На повороте на ул. 3-я Ямского Поля по пешеходному переходу перейдите дорогу и продолжайте двигаться по ул. 1-я Ямского Поля, через несколько зданий слева вы увидите «Олимп Клиник МАРС».
Время в пути
9 минут
Ориентир
Вывеска Олимп Клиник МАРС
Как добраться
От станции метро “Белорусская” Кольцевой линии - выход 2. После выхода из метро поверните налево и пройдите до пешеходного перехода. Перейдите дорогу через два пешеходных перехода и двигайтесь по Тверскому путепроводу. Спуститесь по лестнице сразу после железнодорожных путей, пройдите вдоль дома, далее поверните направо на ул. 1-я Ямского Поля. На повороте на ул. 3-я Ямского Поля по пешеходному переходу перейдите дорогу и продолжайте двигаться по ул. 1-я Ямского Поля, через несколько зданий слева вы увидите “Олимп Клиник МАРС”
Время в пути
11 минут
Ориентир
Вывеска Олимп Клиник МАРС
- Маршрут от 4 выхода станции метро «Белорусская»
- Маршрут от 2 выхода станции метро «Белорусская»
Схема проезда к парковке
Вы сможете оставить автомобиль на территории клиники Олимп Клиник МАРС при наличии свободных мест. Если парковка будет занята, то сотрудник охраны попросит Вас припарковать автомобиль на нашей дополнительной парковке всего в 100 метрах от клиники. Наш сотрудник расскажет, как вам проехать на парковку.