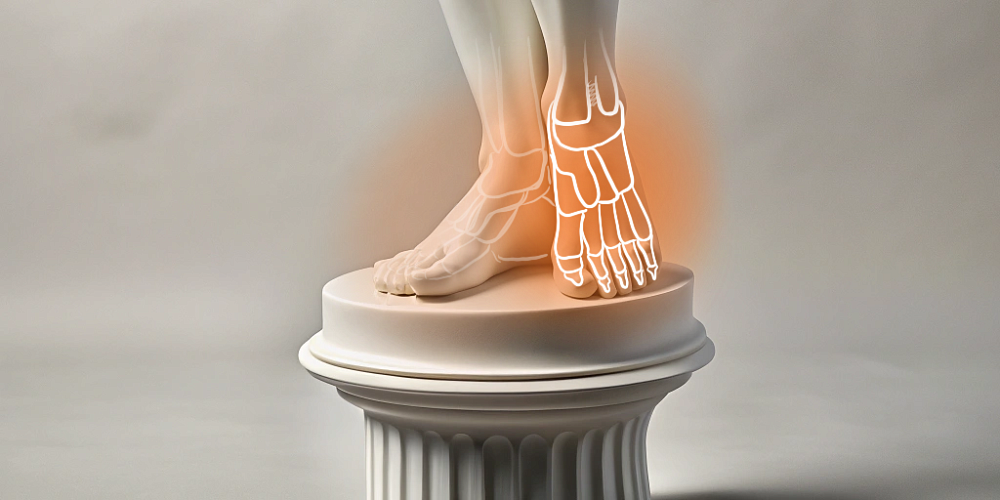
Голеностопный сустав — это совершенный природный шарнир, который мы ежедневно испытываем на прочность. Он образован таранной, большеберцовой и малоберцовой костями, а его стабильность обеспечивает сложный связочный аппарат. Этот механизм амортизирует удары, позволяет отталкиваться при ходьбе, а также сохранять равновесие. Но ресурс его не безграничен.
Сегодня ортопедия предлагает принципиально иной, органосохраняющий подход — эндопротезирование голеностопного сустава (тотальное). Это высокотехнологичная операция по замене разрушенных голеностопных суставных поверхностей на искусственный имплантат. Цель эндопротезирования — не просто устранить боль, а полноценно восстановить функцию, вернуть естественную биомеханику, позволить вернуться к активной жизни.
Методы и виды эндопротезирования
Ключевые виды современных конструкций:
Несвязанные (нонконстрейнд) протезы. Наиболее физиологичный, популярный сегодня тип. Имитируют естественную анатомию: большеберцовый и таранный компоненты не имеют жесткой связи между собой, а их стабильность обеспечивается сохраненным собственным связочным аппаратом пациента.
Полусвязанные протезы. Имеют встроенный механизм, ограничивающий некоторые движения, обеспечивая большую стабильность. Применяются в сложных случаях, например, при значительной нестабильности или ревизионных операциях.
Индивидуальные (custom-made) имплантаты. Изготовление протеза по данным КТ-сканирования конкретного пациента. Позволяет идеально повторить индивидуальную анатомию, что критически важно при выраженных деформациях или дефектах костной ткани.
Широко используется интраоперационная компьютерная навигация. Хирург в реальном времени видит на мониторе позицию костных фрез, а также будущих компонентов голеностопного протеза с точностью до доли миллиметра, что минимизирует человеческий фактор.
Преимущества эндопротезирования перед артродезом
Главное преимущество эндопротезирования голеностопного сустава перед артродезом очевидно — сохранение подвижности. Но последствия этой разницы гораздо глубже.
Физиологичная биомеханика. Пациент после успешного эндопротезирования может совершать сгибание, разгибание в голеностопе, что необходимо для нормальной ходьбы по лестнице, приседания, плавного переноса веса.
Защита соседних суставов. Сохраненная подвижность голеностопа предотвращает развитие или прогрессирование артроза в коленном, тазобедренном суставах, поясничном отделе позвоночника. После артродеза перегрузка этих отделов — лишь вопрос времени.
Более высокое качество жизни. Исследования с использованием стандартизированных опросников (например, AOFAS) последовательно показывают, что пациенты с эндопротезом оценивают свое функциональное состояние и удовлетворенность результатом выше, чем пациенты после артродеза, особенно в среднесрочной перспективе (5-8 лет).
Естественность движений. Отсутствует характерная для артродеза «стоп-походка», когда нога ставится на землю сразу всей плоскостью, без переката.
Однако важно понимать: эндопротезирование не возвращает голеностопный сустав в его первозданное, юношеское состояние. Это «золотая середина» между больным суставом и полным обездвиживанием.
Показания к эндопротезированию голеностопного сустава
Решение об эндопротезировании — всегда взвешенный компромисс между рисками и потенциальной пользой. Ключевые показания формируют четкий алгоритм.
Клинические и рентгенологические критерии:
Противопоказания к эндопротезированию: границы возможного
Активная инфекция в области голеностопного сустава или системная.
Нейроартропатия Шарко — тяжелое поражение голеностопного сустава на фоне потери чувствительности (чаще при диабетической полинейропатии). Голеностопный сустав продолжает бесконтрольно разрушаться.
Выраженный остеопороз или дефицит костной ткани, не позволяющий надежно зафиксировать имплантат.
Тяжелая сосудистая недостаточность нижней конечности, угроза гангрены.
Паралич мышц голени.
Ожирение (ИМТ > 35-40). Повышает нагрузку на имплантат, риск асептического расшатывания.
Курение. Никотин вызывает спазм микрососудов, критически ухудшая заживление кости вокруг протеза. Необходим полный отказ минимум за 6 недель до вмешательства.
Некомпенсированный сахарный диабет.
Нарушение приверженности лечению. Успех зависит от дисциплинированности пациента в реабилитации после эндопротезирования.
Подготовка к эндопротезированию голеностопного сустава
Подготовка начинается за 1.5-2 месяца до эндопротезирования и является не формальностью, а важнейшим этапом. Если коротко — готовьтесь всерьез.
Комплекс предоперационного обследования перед эндопротезированием включает:
1. Стандартные анализы крови, мочи, ЭКГ, консультации терапевта, анестезиолога.
2. КТ (компьютерную томографию) голеностопного сустава. Это обязательный этап. На основе КТ-данных хирург проводит виртуальное планирование: выбирает тип, размер протеза, определяет углы резекции кости.
3. Санацию очагов хронической инфекции (зубы, лор-органы).
4. Преабилитацию. Комплекс упражнений для укрепления мышц бедра, голени, тренировки с костылями. Сильные мышцы ускорят восстановление.
5. Организацию быта: установка поручней в ванной, уборка ковров, приобретение высокого стула.
Этапы эндопротезирования голеностопного сустава
Доступ. Чаще используется передний доступ между сухожилиями разгибателей стопы. Он обеспечивает отличный обзор голеностопного сустава.
Остеотомия (удаление) суставных поверхностей. С помощью специальных направляющих (шаблонов) и фрез удаляются поврежденные участки большеберцовой, таранной костей, формируя идеально ровные площадки.
Имплантация, фиксация компонентов. Устанавливаются большеберцовый (из титанового сплава) и таранный (из кобальт-хромового сплава) компоненты. Между ними помещается подвижный полиэтиленовый вкладыш — искусственный хрящ. Фиксация чаще осуществляется с помощью костного цемента.
Восстановление связочного баланса, ушивание раны. Проверяется стабильность, объем движений. Рана послойно ушивается, часто устанавливается дренаж.
Возможные осложнения
Инфекция (1-3%). Наиболее серьезное осложнение, иногда требующее удаления протеза.
Асептическое расшатывание. Может быть следствием остеолиза — процесса рассасывания костной ткани вокруг имплантата мелкими частицами износа полиэтилена.
Тромбоз глубоких вен (2-5%). Профилактика — ранняя активизация, компрессионный трикотаж, антикоагулянты.
Повреждение нервов (чаще чувствительной веточки), приводящее к онемению на тыле стопы.
Перипротезный перелом. Редко, во время операции или после нее.
Реабилитация после эндопротезирования голеностопного сустава
Заключение
Эндопротезирование голеностопного сустава — это высокоэффективный метод лечения тяжелого артроза, позволяющий кардинально улучшить качество жизни. Современные технологии и протоколы свели риски к минимуму, а долговечность голеностопных имплантатов стала предсказуемой.
Если боль в голеностопе диктует вам свои правила, не миритесь с этим. Первый шаг — консультация травматолога-ортопеда, специализирующегося на хирургии стопы и голеностопного сустава. Пройдите полноценное обследование, обсудите все варианты: от возможной артроскопии до тотального эндопротезирования голеностопного сустава. Принимайте решение, основанное на современных медицинских данных, а также экспертном мнении, чтобы вернуть себе свободу движения.
Популярные вопросы об эндопротезировании голеностопного сустава
Врачи
Смотреть всех врачейКандидат медицинских наук. Хирург-травматолог-ортопед. Заведующий отделением общей ортопедии.
Сопутствующие направления деятельности
Прием травматолога-ортопеда
Оценка и диагностика заболеваний опорно-двигательного аппарата. Травматолог-ортопед проводит осмотр, оценивает функциональность костно-мышечной системы, назначает необходимые исследования и разрабатывает план лечения или реабилитации.
PRP-терапия при спортивных травмах
Один из эффективных безоперационных методов лечения спортивных травм — PRP-терапия собственной плазмой.
Как нас найти
Написать главному врачу

Как добраться
От станции метро «Белорусская» Замоскворецкой линии — выход 4. После выхода из метро пройдите по пешеходному тоннелю и поднимитесь по лестнице. Двигайтесь в сторону железнодорожных путей, спуститесь по лестнице сразу после них и пройдите вдоль дома, далее поверните направо на ул. 1-я Ямского Поля. На повороте на ул. 3-я Ямского Поля по пешеходному переходу перейдите дорогу и продолжайте двигаться по ул. 1-я Ямского Поля, через несколько зданий слева вы увидите «Олимп Клиник МАРС».
Время в пути
9 минут
Ориентир
Вывеска Олимп Клиник МАРС
Как добраться
От станции метро “Белорусская” Кольцевой линии - выход 2. После выхода из метро поверните налево и пройдите до пешеходного перехода. Перейдите дорогу через два пешеходных перехода и двигайтесь по Тверскому путепроводу. Спуститесь по лестнице сразу после железнодорожных путей, пройдите вдоль дома, далее поверните направо на ул. 1-я Ямского Поля. На повороте на ул. 3-я Ямского Поля по пешеходному переходу перейдите дорогу и продолжайте двигаться по ул. 1-я Ямского Поля, через несколько зданий слева вы увидите “Олимп Клиник МАРС”
Время в пути
11 минут
Ориентир
Вывеска Олимп Клиник МАРС
- Маршрут от 4 выхода станции метро «Белорусская»
- Маршрут от 2 выхода станции метро «Белорусская»
Схема проезда к парковке
Вы сможете оставить автомобиль на территории клиники Олимп Клиник МАРС при наличии свободных мест. Если парковка будет занята, то сотрудник охраны попросит Вас припарковать автомобиль на нашей дополнительной парковке всего в 100 метрах от клиники. Наш сотрудник расскажет, как вам проехать на парковку.